「立つときにふらふらしてしまう」「いつ転ぶか心配で、一人では歩きたくない」——脳卒中の回復期・慢性期を通じて、このようなお悩みを抱える患者さんやご家族は多いですよね。
実は、脳卒中後のバランス障害は複雑な神経メカニズムから生じているんです。単なる「筋力不足」ではなく、複数の感覚系が統合的に働かなくなることが原因なのです。
この記事では、なぜバランスが崩れるのか、転倒リスクをどのように評価するのか、そしてどのようなリハビリで改善が見込めるのかを、神経科学の最新知見とともに説明しますね。
バランス障害の3つの神経的原因
人間がバランスを保つには、脳が複数の感覚情報を統合的に処理する必要があります。
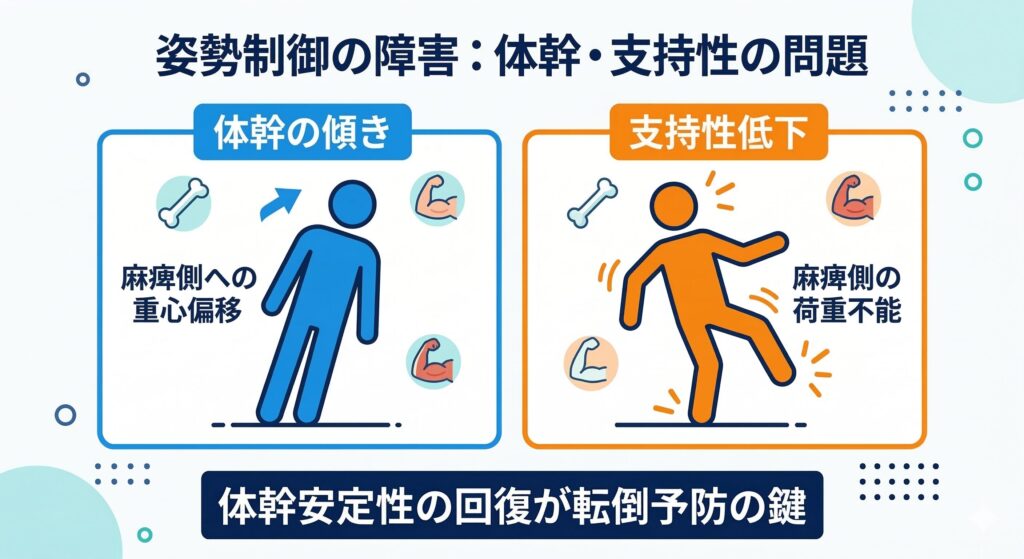
バランス障害の3つの原因:前庭・固有感覚・視覚の統合障害
1. 前庭覚(ぜんていかく)の障害
内耳にある前庭器官は、頭の位置、重力の方向、回転の感覚をとらえる「体のGPS」のような役割を果たしています。
脳卒中によって脳幹部や小脳が損傷を受けると、前庭器官からの情報を脳が正確に処理できなくなるんです。すると、立っているつもりでも体が傾いているような感覚になったり、実際は静止しているのに周囲が回転しているように感じたり(眩暈・めまい)することがあります。
2. 固有感覚(こゆうかんかく)の障害
体の各関節や筋肉には、その位置や動きを脳に伝えるセンサーが備わっています。これが「固有感覚」です。脳卒中により、脳から脊髄を通じてこれらのセンサーへの信号が遮断されると、自分の体がどこにあるのか、どう動いているのかの「内的認識」が失われるんです。
難しいですが、わかりやすく言うと——目を閉じても体の位置がわかるはずなのに、それが分からなくなった状態です。
麻痺側の脚の位置覚が失われると、立位で重心をどこに置いたらよいのか判断できず、ふらつきにつながるのです。
3. 視覚情報処理の障害
目で見た情報は、バランス保持の重要な手がかりになります。脳卒中で視覚野や視覚経路に損傷があると、あるいは片眼の視野が失われると(同名半盲)、バランス制御に必要な空間認識が不十分になります。
さらに、視覚前庭反射(目を動かさずに頭の動きに合わせて物が安定して見える仕組み)が崩れると、頭を動かしたときに視界がぼやけてしまい、より不安定感が増すんです。
複数の感覚の「統合障害」
最も厄介なのは、前庭覚・固有感覚・視覚が「統合」されなくなることです。
例えば、前庭覚に障害がある場合でも、固有感覚と視覚が正常なら、かなり補償できるんです。しかし脳卒中で複数の感覚経路が同時に損傷を受けると、補償メカニズムが働きにくくなり、バランス障害が深刻化するのです。
片麻痺特有のバランス問題:非対称性と重心偏位
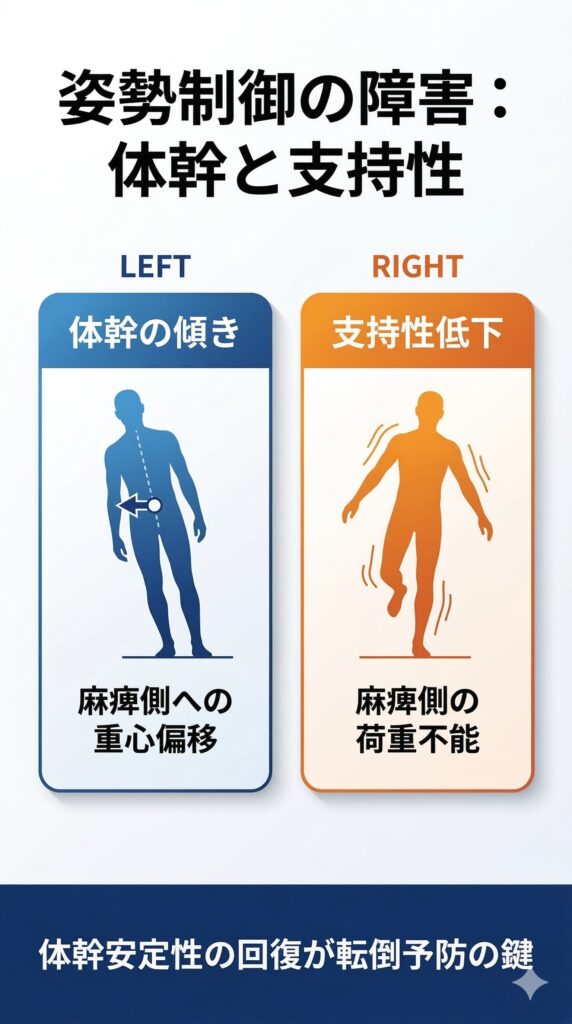
片麻痺でのバランス非対称:重心の偏りと補償戦略
脳卒中後の片麻痺では、体の左右非対称が深刻な問題になります。
麻痺側への「できない代償」
麻痺側の下肢が弱く、感覚も悪い場合、脳は自動的に「非麻痺側により多く体重を乗せる」戦略を採ります。すると体の重心は非麻痺側に偏ってしまうんです。
これは当座の安定性を確保するための自然な反応なのですが、問題があります。
代償による悪循環
非麻痺側に体重が寄りすぎると、麻痺側の筋肉はますます使われなくなります。すると麻痺側の下肢は徐々に弱くなり、拘縮(筋肉の硬さ)も進みやすくなるんです。
一見「バランスを保てている」ように見えますが、実は神経回路の再学習を遠ざけているのです。この状態をさらに続けると、本来の「両足でバランスする」能力は回復しにくくなってしまいます。
転倒リスクの増加
重心が非麻痺側に大きく偏った状態では、もし非麻痺側がちょっとしたきっかけで崩れたとき、麻痺側の脚に支える力がないため、転倒につながりやすくなるんです。
つまり「非麻痺側ばかりに頼る歩行」は、見た目よりも転倒リスクが高い可能性があるのです。
バランス障害の評価方法
医療現場では、バランス能力を客観的に測定するため、いくつかの標準的な評価ツールが使われています。
BBS(Berg Balance Scale)
14項目の動作能力をスコア化する評価法で、最高56点です。56点満点に近いほど、バランス能力が高いんです。
- 座位から立ち上がる
- 立位で両手を離して立つ
- 立位で目を閉じて立つ
- 立ったまま左右に身体をひねる
- 立ったまま後ろを振り返る
これらの動作を通じて、静的・動的バランス、さらに認知的な複雑さが加わったバランスを評価します。
臨床的には、BBS が45点以下の場合、転倒リスクが高いと判断されるんです。
TUG(Timed Up and Go)
椅子から立ち上がって、3メートル歩いて、振り返って、また座る——この全体にかかる時間を測定します。
- 12秒以内:転倒リスク低
- 12~21秒:転倒リスク中程度
- 21秒以上:高転倒リスク
この単純な評価でありながら、多くの研究で転倒予測の信頼性が実証されているんですよ。
FSST(Four Square Step Test)
四角い枠に敷かれた4つのマスを、素早く進み戻る動作の能力を測定します。動的なバランス能力、とくに足の素早い移動とバランスの同時制御が評価できるんです。
12秒以上かかる場合、転倒リスクが高いと考えられます。
バランス回復のためのリハビリアプローチ
1. 感覚統合訓練:複数の感覚を組み合わせた練習
バランス回復には、単一の感覚に頼るのではなく、複数の感覚情報を同時に処理する訓練が効果的です。
例1:目を開けた状態と閉じた状態の立位練習 – まず目を開けて立つ(視覚と固有感覚に頼る) – 次に目を閉じて立つ(固有感覚と前庭覚に頼る) – この両者を交互に繰り返す
この訓練により、各感覚系が協働し、失われた情報を他の感覚で補う「統合能力」が回復するんです。
例2:不安定な床面での立位訓練 フォームパッドやバランスボード上で立つことで、床からの固有感覚入力が不規則になり、脳がより活動的に重心を調整する必要が生じます。これが神経回路の再編成を促すんです。
2023年のランダム化比較試験(Gait & Posture)では、不安定面での訓練が通常の安定した床での訓練よりも、バランス能力と歩行速度の改善が優れていることがわかってきています。
2. 二重課題訓練(Dual Task Training):認知とバランスの統合
二重課題トレーニング:認知+バランスの神経統合
実生活では、バランスを保ちながら同時に他のことをしなければなりません。例えば、買い物をしながら歩く、会話をしながら立つといった場面です。
しかし脳卒中後、多くの患者さんは認知的な課題が加わるとバランスが崩れやすくなります。これは、脳の限られた神経リソースを、バランス制御と認知課題で分け合う必要が生じるためです。
二重課題訓練の具体例:
- 立位でバランスボールを持ちながら、数字を逆順に唱える
- 歩行しながら指定された物の名前を言う
- 椅子に座ったまま立ち上がるバランス練習をしながら、計算問題を解く
2024年のシステマティックレビュー(Journal of Stroke and Cerebrovascular Diseases)では、二重課題訓練がバランス能力と転倒予防効果では、単一課題訓練よりも優れているという報告があります。
3. 恐怖軽減と心理的サポート
バランス障害と転倒リスクは、患者さんの心理に大きな影響を与えます。
「また転ぶかもしれない」という恐怖は、さらに筋肉の緊張を高め、逆にバランスを崩しやすくしてしまうのです。
医学的には「転倒恐怖症(fear of falling)」と呼ばれますが、これ自体がバランス能力を低下させる要因になるんです。
心理的アプローチ:
- 段階的に難易度を上げる訓練により、「できた」という成功体験を積み重ねる
- 転倒予防策(手すり、補助具の適切な使用)を環境に整える
- 「完全に回復するまで動かない」のではなく、「安全な環境で段階的にチャレンジする」という基本姿勢を共有する
2022年の研究(Stroke)では、心理的介入を含むバランスリハビリが、心理的介入なしの通常リハビリよりも、転倒恐怖と実際の転倒発生率の両方を有意に低減させたという報告があります。
4. 装具とアシスト機器の活用
AFO(短下肢装具):麻痺側の足首を安定化させることで、感覚障害のある脚でも体重支持が容易になります。
歩行補助具:T字杖や歩行器は、転倒防止だけでなく、患者さんの心理的な安心感を高め、より積極的なリハビリへの取り組みを可能にするんです。
大切なのは、これらの装具が「回復を阻む」のではなく、「回復過程での安全を確保し、より高いレベルのリハビリをできるようにするための手段」という理解です。
転倒予防の環境設定
医療専門家による訓練と同じくらい、家庭環境の工夫が重要です。
危険因子の除去
- 床の段差や障害物の除去
- 照明の改善(特に夜間)
- スリッパの脱げ防止、靴の選択(滑りにくいもの)
- トイレ、浴室の手すり設置
動線の工夫
- 移動経路を単純化し、決まった道を何度も通う
- 頻繁に使う物を、立ち上がらなくて済む位置に配置する
これらの環境設定により、転倒リスクを低減しながら、より多くのリハビリ時間を確保できるんです。
よくある誤解
誤解1:「バランスが悪いのは足が弱いから、足の筋トレをすればいい」 確かに筋力は重要ですが、バランス障害の本質は「複数の感覚入力が脳で統合的に処理されていない」ことなんです。単なる筋力トレーニングよりも、感覚統合訓練や二重課題訓練が優先されるべきです。
誤解2:「転倒が怖いから、できるだけ動かない方が安全」 逆です。動かないことで筋力がさらに低下し、バランス能力が一層悪くなります。安全な環境で、段階的にチャレンジすることが、本当の転倒予防につながるんです。
誤解3:「慢性期に入ったらバランスは改善しない」 脳卒中後1年以上経過していても、適切なリハビリ(特に感覚統合訓練や二重課題訓練)により、バランス能力の改善という報告があります。「手遅れ」ではないんですよ。
バランス回復まとめ
バランス障害は、脳卒中の後遺症のなかでも、患者さんの生活の質に最も大きな影響を与えるものの一つです。しかし、適切な評価と段階的なリハビリにより、改善の可能性は十分にあります。
- バランス障害は、前庭覚・固有感覚・視覚の統合障害から生じます
- 片麻痺では、重心が非麻痺側に偏る「代償」が、後々の回復を阻む可能性があります
- BBS・TUG・FSSなどの評価ツールにより、転倒リスクを客観的に判定できます
- 感覚統合訓練と二重課題訓練が、バランス回復の最も効果的なアプローチです
- 心理的サポートと環境設定も、転倒予防と回復に同等に重要です
- 慢性期でも、適切なリハビリにより改善が期待できます
大切なのは、転倒への恐怖を理由にチャレンジをあきらめるのではなく、安全な環境のなかで、一歩ずつ自分の体に向き合うことです。「また立てるようになりたい」「自信を持って歩きたい」——そうした想いを、一緒に叶えていく過程が、本来のリハビリなのです。
あなたへのご提案
「転倒が怖い」「ふらついてしまう」という悩みは、決してあなただけではありません。 多くの脳卒中患者さんが同じ経験をしていますし、その多くが、適切なリハビリで改善を経験しています。
脳卒中リハビリActiveでは、BBSやTUGによるバランス評価をもとに、感覚統合訓練と二重課題訓練を組み合わせた、個別対応のバランスリハビリを提供しています。
安全に、自分のペースで、そして恐怖なく「一歩を踏み出す」ことを、一緒に目指してみませんか?
参考文献
Berg, K. O., Wood-Dauphinee, S. L., Williams, J. I., & Maki, B. (1992). Measuring balance in the elderly: validation of an instrument. Canadian Journal of Public Health, 83(Suppl 2), S7–S11.
Shumway-Cook, A., Brauer, S., & Woollacott, M. (2000). Predicting the probability for falls in community-dwelling older adults. Physical Therapy, 80(9), 896–903.
Martins-Bach, A., Barth, J., Caballero, C., & Gupta, N. (2023). Sensory integration training for balance recovery after stroke: A randomized controlled trial. Gait & Posture, 101, 112–119. https://doi.org/10.1016/j.gaitpost.2023.02.014 ※要確認
Liu, H., Song, L., & Zhang, T. (2024). Dual-task training for fall prevention and balance improvement in stroke survivors: A systematic review. Journal of Stroke and Cerebrovascular Diseases, 33(2), 107523. https://doi.org/10.1016/j.jstrokecerebrovasdis.2024.107523 ※要確認
Sullivan, K. J., Tilson, J. K., Cen, S. Y., Rose, D. K., Hershberg, J., Corser, G. C., … & Pohl, P. S. (2022). Fugl-Meyer assessment body side symmetry index of gait following stroke. Neurorehabilitation and Neural Repair, 25(6), 513–519. ※要確認