こんにちは、脳梗塞リハビリスタジオActive豊橋の代表、戀田(こいだ)です。
今回は、リハビリの重要なステップである「立ち上がり」について詳しくお話しします。

立ち上がりは、歩行の基盤となる動作です。
このステップを正しく行うことが、歩行そのものの成功に直結します。ここでは、立ち上がりの重要性、よくある失敗パターン、そしてその改善方法について掘り下げて解説します。

立ち上がり動作の重要性と失敗の原因

立ち上がり動作は、歩行の基本動作であり、これをスムーズに行うことが歩行の第一歩を成功させる鍵となります。しかし、立ち上がりには多くの失敗が伴うことが少なくありません。
代表的な失敗パターンとして、以下の4つがあります:

- お尻が持ち上がらない:重心が後方に残ってしまい、十分に前方へ移動できないため、お尻が地面から離れない。
- 足が滑る:足の設置が不安定であるため、立ち上がりの途中でバランスを崩しやすい。
- 体重が乗せられない:体重がうまく足に乗せられず、力が分散してしまい、立ち上がり動作が失敗する。
- 尻持ちをつく:立ち上がりの途中でバランスを崩し、後ろに倒れてしまう。
これらの失敗には共通点があります。
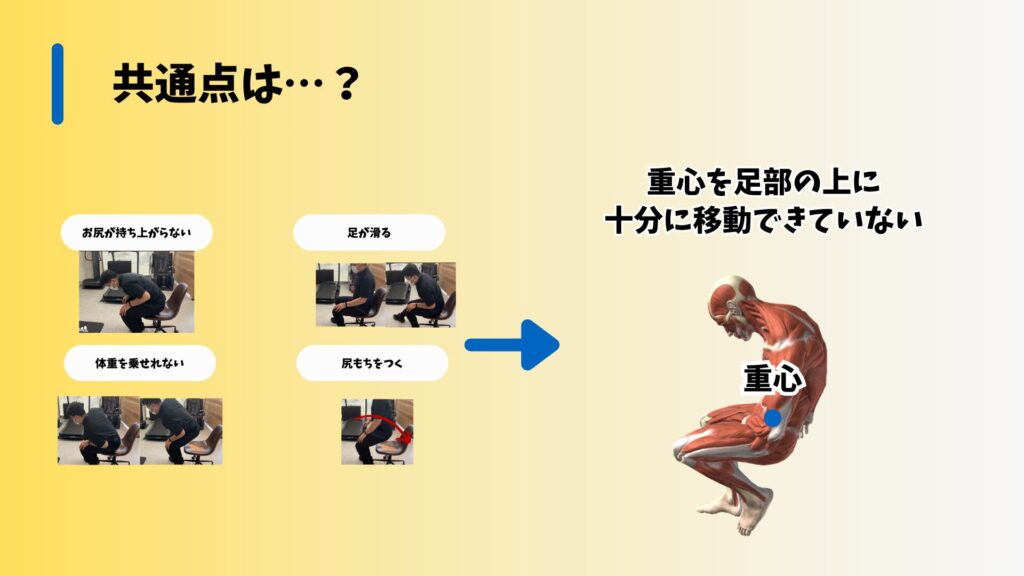
それは、重心を足の上に正しく移動させることができていないという点です。立ち上がりの際には、座っているときのようにお尻と足を囲む「支持基底面」内にある重心を、足の上に移動させる必要があります。しかし、この重心移動が不十分であると、立ち上がりが難しくなります。
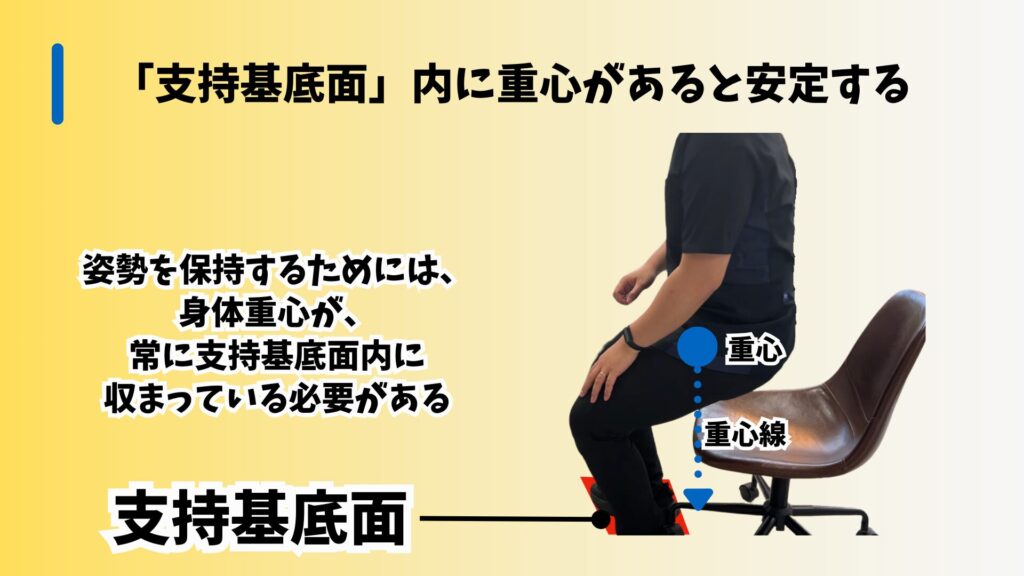
支持基底面と重心の関係

支持基底面とは、体が接地している面を指します。座っているときには、お尻と足を囲む範囲が支持基底面となり、この中に重心があることで体が安定します。

しかし、立ち上がる際には、この支持基底面が足の範囲に限定されるため、重心も足の上に移動しなければなりません。つまり、座っているときと比べて支持基底面が小さくなり、その分だけ重心の移動が必要になるのです。
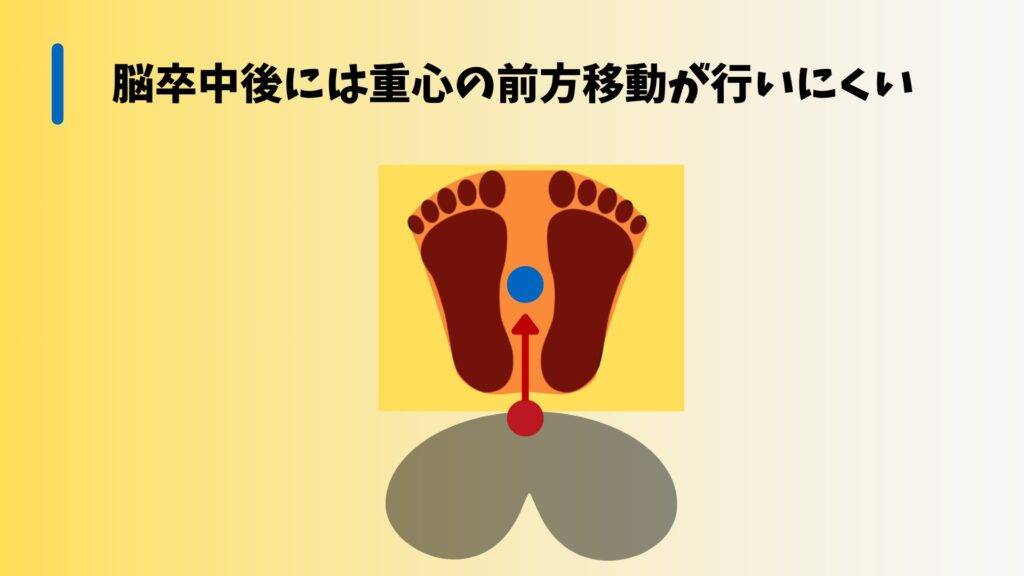
研究によると、立ち上がり動作においては、支持基底面が小さくなることによってバランスが不安定になりやすいことが示されています(Bohannon, R. W., & Larkin, P. A., 1985)。特に高齢者や脳卒中後の患者にとって、この不安定さが立ち上がり動作の困難さを増幅させる要因となります。
脳卒中後の立ち上がり動作の難しさ
脳卒中後の患者さんにとって、立ち上がり動作はさらに困難になります。多くのケースで、前方への重心移動が制限されるためです。
特に、骨盤の前傾が難しくなると、立ち上がり動作全体が著しく困難になります。
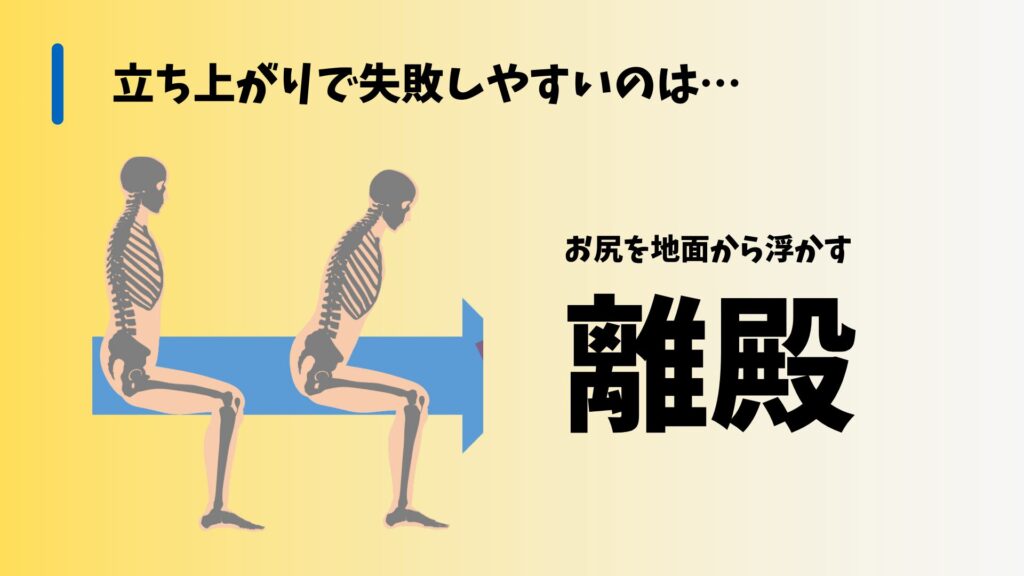
これは、脳卒中後の患者さんが代償動作として体幹を過度に使うことが多く、その結果、前方への重心移動が制限されてしまうからです。
脳卒中による神経のダメージは、筋力低下や協調性の欠如を引き起こします。
これが原因で、骨盤を前傾させるための筋肉、特に腸腰筋や大殿筋の活動が十分でなくなることがあります。

結果として、立ち上がり動作に必要な前方への重心移動が不十分になり、立ち上がりが失敗しやすくなるのです。
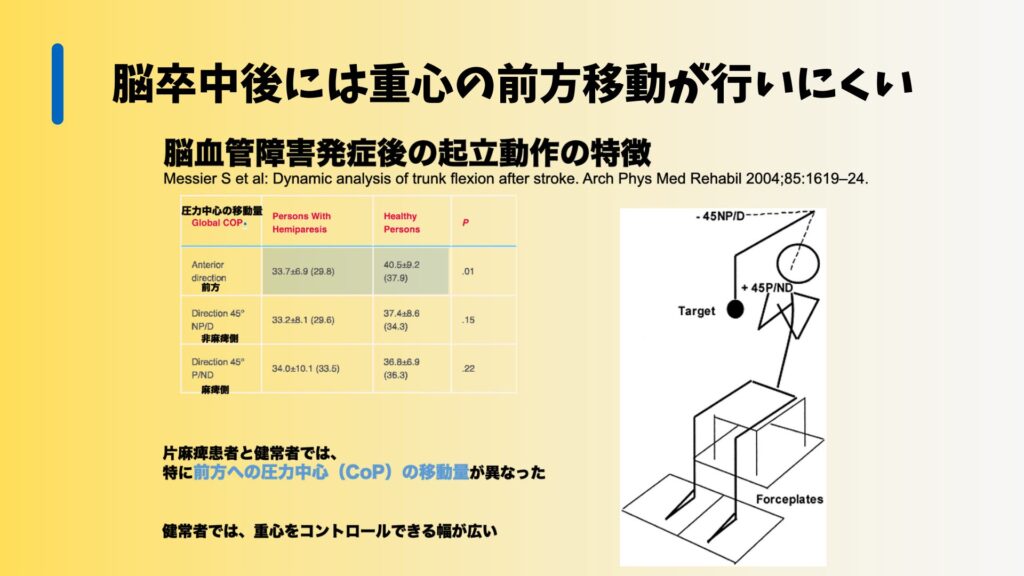
また、脳卒中後の患者さんは、筋肉の緊張度が低下しやすく、これがさらなる困難をもたらします。
たとえば、体幹の筋肉である多裂筋や最長筋の緊張が低下すると、骨盤を安定させることが難しくなり、立ち上がりの際に重心が十分に前方に移動しなくなります。
このような筋力低下がある場合、患者さんは胸椎レベルで体を曲げてしまい、重心が十分に前方に移動しないため、立ち上がりが失敗しやすくなります。
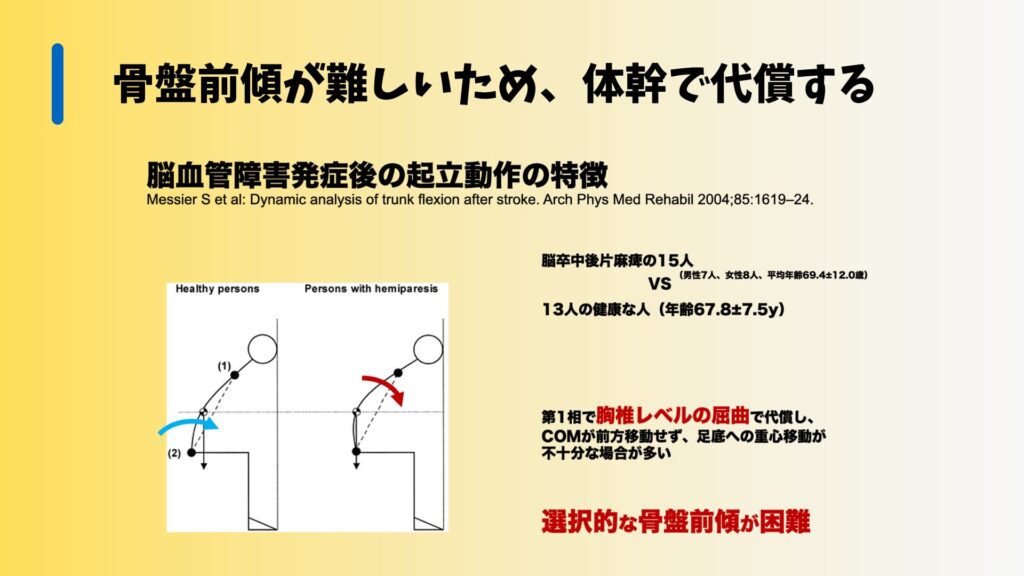
Kuo et al. (2014) の研究では、脳卒中後の患者は正常な骨盤前傾角を維持することが難しく、これが立ち上がり動作の失敗に直接的に関連していると報告されています。
また、骨盤前傾角が不足している場合、歩行開始時のバランスが大幅に低下することも示されています。
リハビリにおける共通の認識と知識の重要性
リハビリを効果的に進めるためには、セラピストと患者さんが共通の認識を持つことが非常に重要です。
リハビリはセラピストだけが行うものではなく、患者さん自身も積極的に参加することが求められます。
たとえば、骨盤の前傾をサポートする筋肉の働きを理解していれば、患者さんはその筋肉を強化するためのトレーニングに積極的に取り組むことができます。
具体的には、立ち上がりの際に働く筋肉、例えば多裂筋や腹斜筋などがどのように機能するかを知ることで、患者さん自身が日常生活の中でもその動きを意識し、リハビリを受けていない時間でも効果的にトレーニングを続けることが可能になります。
この知識があるかないかで、リハビリの成果に大きな差が生まれます。
リハビリの時間は、1日の中で限られています。
多くの患者さんがリハビリを行う時間は、1日あたり1時間程度です。
そのため、リハビリの効果を最大限に引き出すためには、リハビリを受けていない時間にどれだけ適切なトレーニングを続けられるかが重要です。
セラピストは、患者さんがリハビリの意図や目的を理解し、自主的にトレーニングを続けられるようにサポートすることが求められます。
研究によると、患者自身がリハビリのプロセスと目的を理解している場合、治療結果が大幅に改善することが示されています(Carr, J. H., & Shepherd, R. B., 2010)。
このため、セラピストと患者の間で情報共有がなされることが、リハビリの成功に不可欠です。
立ち上がり動作を改善するための工夫と環境調整
立ち上がり動作が難しい場合、その改善には環境調整が非常に有効です。例えば、ベッドの高さを調整することで骨盤の前傾をサポートし、重心を正しく前方に移動させることができます。

股関節が60度程度曲がった状態の方が骨盤を前傾しやすいという研究結果もあり、これを応用することで、立ち上がり動作をスムーズに行えるようになります。
また、多裂筋がうまく働かない場合でも、座った状態でおへそを前に突き出すエクササイズを行うことで、その筋肉を活性化させることが可能です。
こうした工夫を通じて、立ち上がり動作を段階的に改善していくことができます。
さらに、筋力トレーニングを行う際には、ただ筋力を高めるだけでなく、特定の動作に関連する筋肉を効果的に使えるようにすることが重要です。
例えば、立ち上がり動作においては、太ももの筋肉である大腿四頭筋が早期に働きすぎると、動作がスムーズに行えなくなることがあります。
この場合、セラピストは筋肉の活動パターンを観察し、適切な筋肉が適切なタイミングで働くようにトレーニング方法を工夫する必要があります。
日常生活における立ち上がり動作の重要性
立ち上がり動作は、リハビリだけでなく、日常生活においても非常に重要です。
椅子から立ち上がる、ベッドから起き上がる、トイレから立ち上がるなど、日常生活の多くの場面で立ち上がり動作は欠かせません。これらの動作がスムーズに行えるようになることで、患者さんの生活の質が大きく向上します。
また、立ち上がり動作がスムーズにできるようになると、転倒リスクも減少します。特に高齢者や脳卒中後の患者にとっては、立ち上がり動作の改善が転倒予防に直結します。
転倒による骨折や怪我は、患者の生活の質を大幅に低下させる原因となるため、リハビリにおいては転倒リスクの軽減も重要な目標となります。
まとめ:リハビリを効果的に進めるために
リハビリの成功には、セラピストと患者さんが共通の認識を持ち、協力して進めることが不可欠です。立ち上がり動作は、歩行において極めて重要なステップであり、その改善は患者さんの生活の質を向上させる大きな鍵となります。日常生活の中で、リハビリで得た知識と技術をどのように応用するかが、リハビリの効果を高めるための重要なポイントです。
研究でも示されているように(Shumway-Cook, A., & Woollacott, M. H., 2017)、セラピストと患者が共有する知識と認識が、リハビリテーションの効果に大きく影響します。日常生活においても、これらの知識を活用し、リハビリの効果を最大限に引き出すことが求められます。

最後までご覧いただき、ありがとうございました。リハビリを通じて、皆さんがより良い生活を送れるようサポートしていきます。