脳卒中を発症した後、懸命にリハビリに励んでいる中で、多くの方が直面する高い壁があります。それは「力を入れようとすると、意図しない場所まで一緒に動いてしまう」という現象です。
「手を開こうとしているのに、なぜか肘が曲がって脇が締まってしまう」
「足を前に出そうとすると、つま先が引っかかり、膝が突っ張ってしまう」
こうした悩みは、単なる筋力の低下(麻痺)だけでは説明がつきません。リハビリテーションの世界では、これを「共同運動パターン(Abnormal Synergy)」と呼び、回復の過程で避けては通れない、かつ戦略的な介入が必要な重要課題として位置づけています(Ellis et al., 2016)。
本記事では、この共同運動パターンがなぜ起こるのかという神経科学的な背景から、日常生活を再建するための具体的なリハビリテーション・アプローチまで、最新のエビデンスに基づき深く掘り下げて解説します。
1. 共同運動パターンとは何か:脳の「まとめ動かし」の仕組み
共同運動パターンとは、本来であれば別々に動かせるはずの複数の関節が、あたかも一つのユニットのようにセットで動いてしまう状態を指します。
健康な状態であれば、私たちは「肩を固定したまま指先だけを動かす」といった「選択的運動(Individuation)」が可能です。しかし、脳卒中によって脳の運動指令システムに損傷が生じると、
この細やかな制御が失われ、大まかな「曲げるグループ(屈曲共同運動)」や「伸ばすグループ(伸展共同運動)」といった、原始的な運動パターンが支配的になります(Facciorusso et al., 2024)。
上肢における代表的なパターン
一般的に、腕を動かそうとすると以下の「屈曲共同運動」が出現しやすくなります。
- 肩関節:外転(外側に広がる)・外旋
- 肘関節:屈曲(曲がる)
- 前腕:回外(手のひらが上を向く)
- 手関節・手指:屈曲
このため、遠くの物を掴もうとして腕を伸ばしたい局面で、逆に肘が曲がって手元に引き寄せてしまうといった「目的と逆の動き」が生じ、生活動作を著しく阻害するのです。
下肢における代表的なパターン
歩行時には「伸展共同運動」が強く現れる傾向があります。
- 股関節:伸展・内転・内旋
- 膝関節:伸展
- 足関節:底屈(つま先が下を向く)・内反
これが、歩行時に足が突っ張ってしまい、地面を擦らないようにぶん回して歩く「分回し歩行」の主な要因となります。

2. なぜ「一緒に動いてしまう」のか:神経解剖学的な深掘り
なぜ脳は、わざわざ不自由な「まとめ動かし」を選択するのでしょうか。その鍵は、脳から筋肉へ指令を伝える「伝導路」の交代にあります。
皮質脊髄路(メイン道路)の損傷
人間が指先の緻密な動きを実現できるのは、大脳皮質から直接脊髄へつながる「皮質脊髄路(CST)」が発達しているからです。
脳卒中によってこのメイン道路が損傷すると、脳は代替ルートを探します(Baghi et al., 2023)。
網様体脊髄路(バイパス道路)の台頭
メイン道路が使えない時、脳は「網様体脊髄路」などの原始的な経路を多用するようになります(Li et al., 2021)。この経路は、本来は姿勢を保ったり、体幹を支えたりするための「大まかな出力」を得意としています。
このバイパス道路は、複数の筋肉に一斉に指令を送る特性があるため、結果として「肘を曲げれば指も曲がる」といった、個別の制御が効かない共同運動として現れるのです(Oquita et al., 2024)。
負荷依存性のメカニズム
興味深いことに、この共同運動は常に一定ではありません。
「座ってリラックスしている時は指が動くのに、立ち上がろうとすると手が握り込んでしまう」という経験はないでしょうか。これは、立ち上がるという「姿勢保持の負荷」が加わったことで、脳がより強くバイパス道路(網様体脊髄路)を駆動させ、その出力が腕にまで漏れ出してしまうために起こります(Ellis et al., 2016)。

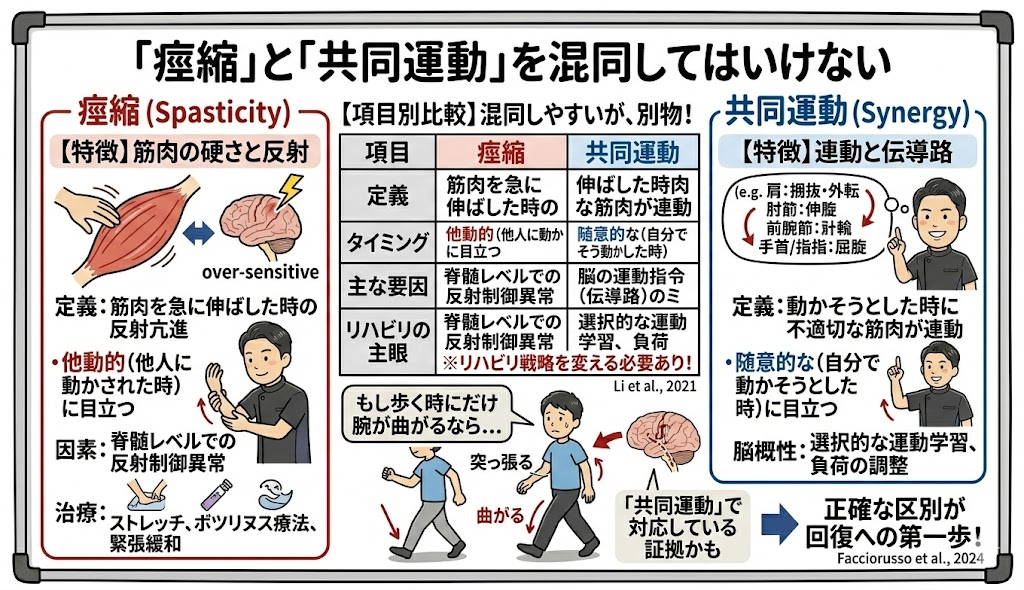
3. 「痙縮」と「共同運動」を混同してはいけない
臨床の現場で非常に多く見られる誤解が、筋肉が硬くなる「痙縮(けいしゅく)」と、この「共同運動」を同じものとして扱ってしまうことです。これらはメカニズムが異なるため、リハビリの戦略も変える必要があります(Li et al., 2021)。
| 項目 | 痙縮 (Spasticity) | 共同運動 (Synergy) |
| 定義 | 筋肉を急に伸ばした時に起こる反射の亢進 | 動かそうとした時に不適切な筋肉が連動すること |
| タイミング | 他動的(他人に動かされた時)に目立つ | 随意的な(自分で動かそうとした時)に目立つ |
| 主な要因 | 脊髄レベルでの反射制御の異常 | 脳の運動指令(伝導路)の選択ミス |
| リハビリの主眼 | ストレッチ、ボツリヌス療法、緊張緩和 | 選択的な運動学習、負荷の調整 |
もし、あなたの腕が「歩く時にだけ曲がってくる」のであれば、それは筋肉の短縮(硬さ)だけが問題なのではなく、歩行という高負荷な課題に対して脳が「共同運動」で対応している証拠かもしれません。この区別を正確に行うことが、効率的な回復への第一歩となります(Facciorusso et al., 2024)。
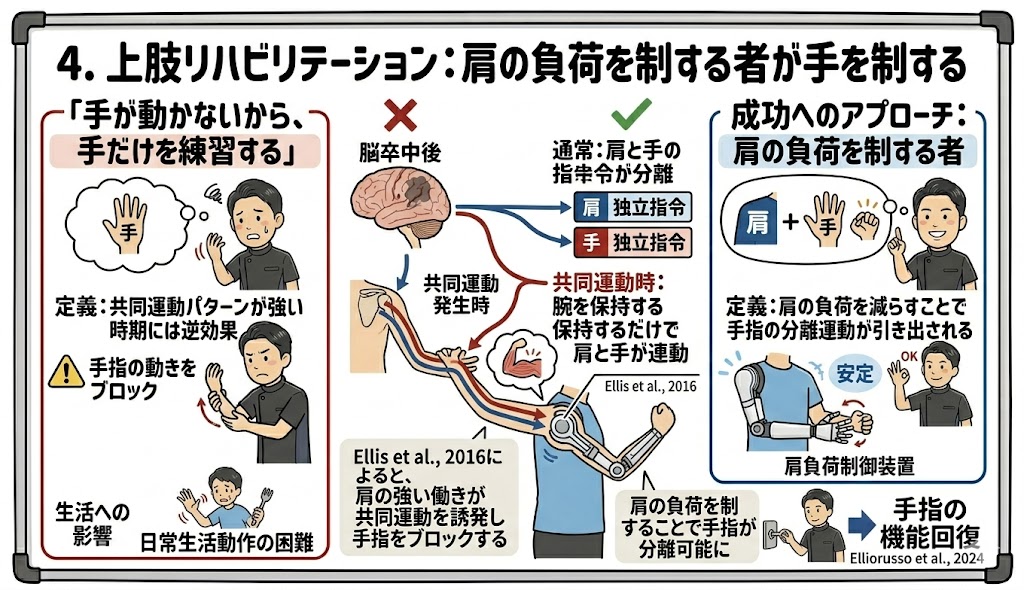
4. 上肢リハビリテーション:肩の負荷を制する者が手を制する
「手が動かないから、手だけを練習する」
このアプローチは、共同運動パターンが強い時期には逆効果になることがあります。
なぜなら、腕を空間に保持するだけで肩の筋肉が強く働き、それが共同運動を誘発して手指の動きをブロックしてしまうからです(Ellis et al., 2016)。
ステップ1:重力からの解放
まずは、肩の負担をゼロにすることから始めます。
机の上に滑りやすいシートを敷き、その上に腕を置いた状態で「滑らせるように」動かす練習(テーブルスライディング)が有効です。肩を支える必要がなくなると、脳は余計なバイパス道路を使わずに済み、肘や手指の分離した動きを引き出しやすくなります。

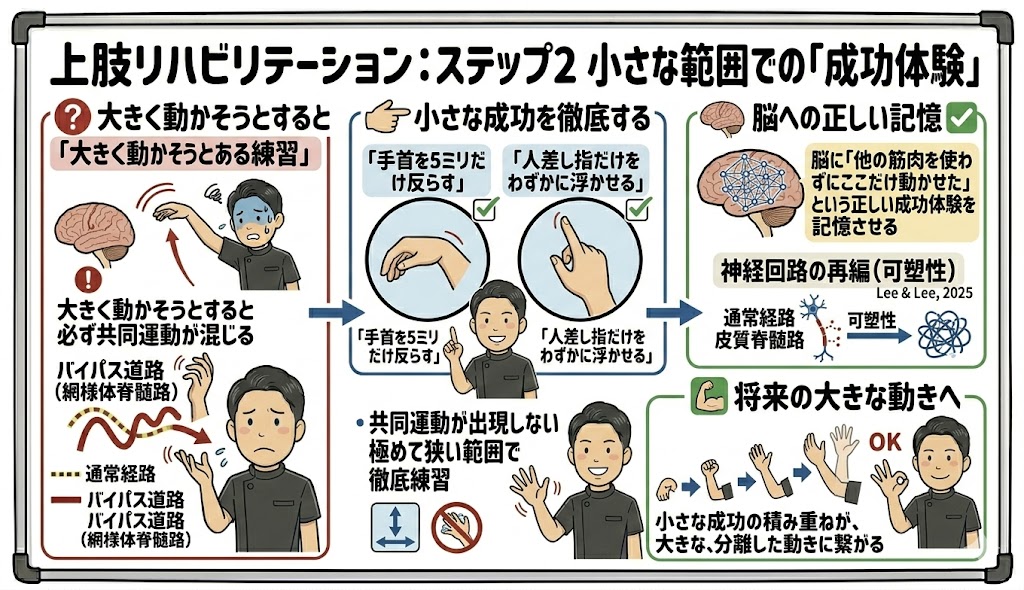
ステップ2:小さな範囲での「成功体験」
大きく動かそうとすると、必ず共同運動が混じります。
「手首を5ミリだけ反らす」「人差し指だけをわずかに浮かせる」といった、共同運動が出現しない極めて狭い範囲での練習を徹底します。脳に「他の筋肉を使わずにここだけ動かせた」という正しい成功体験を記憶させることが、神経回路の再編(可塑性)を促します(Lee & Lee, 2025)。
ステップ3:近位の安定と遠位の分離
近年の研究では、近位(肩・肘)のコントロールが不安定なほど、遠位(手)の異常なカップリングが強まることが示されています(Koh et al., 2025)。
例えば、脇の下にクッションを挟んで肩を安定させた状態で指を動かす練習などは、解剖学的にも理に適っています。

5. 歩行リハビリテーション:異常パターンを「代償」に変えないために
歩行における共同運動は、一見すると「足が突っ張って支えやすい」というメリットに見えることがあります。しかし、これを放置すると足首の変形(内反尖足)や膝の痛み(反張膝)を招き、長期的には歩行距離を縮めてしまいます(Lee et al., 2024)。

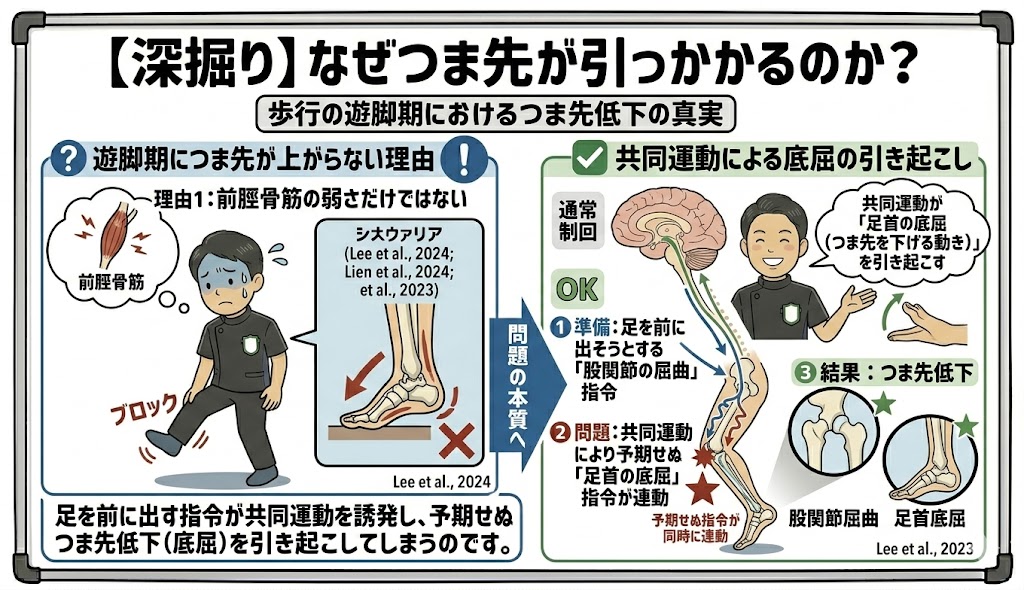
つま先が引っかかる理由の深掘り
歩行の「遊脚期(足を振り出す時)」につま先が上がらないのは、前脛骨筋(つま先を上げる筋肉)が弱いだけではありません。足を前に出そうとする「股関節の屈曲」という指令が、共同運動によって「足首の底屈(つま先を下げる動き)」を引き起こしてしまっているのです。
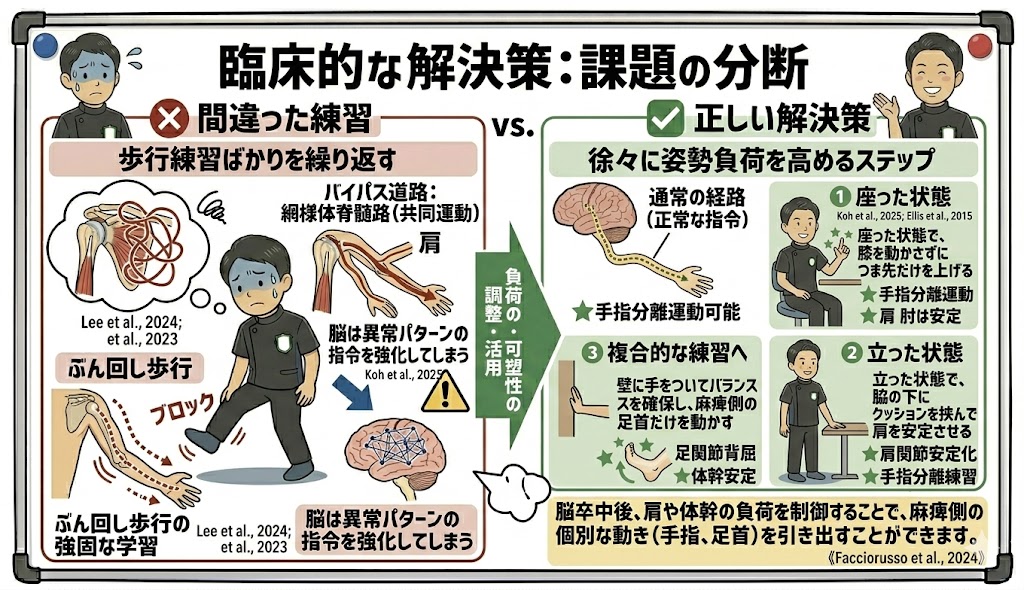
臨床的な解決策:課題の分断
歩きながらつま先を上げる練習をするのではなく、まずは「座った状態で、膝を動かさずにつま先だけを上げる」練習から行います。
次に「立った状態で、壁に手をついてバランスを確保し、麻痺側の足首だけを動かす」というように、徐々に姿勢負荷を高めていきます。このステップを飛ばして歩行練習ばかりを繰り返すと、脳は「ぶん回し歩行」という異常パターンを強固に学習してしまいます(Lee et al., 2024)。
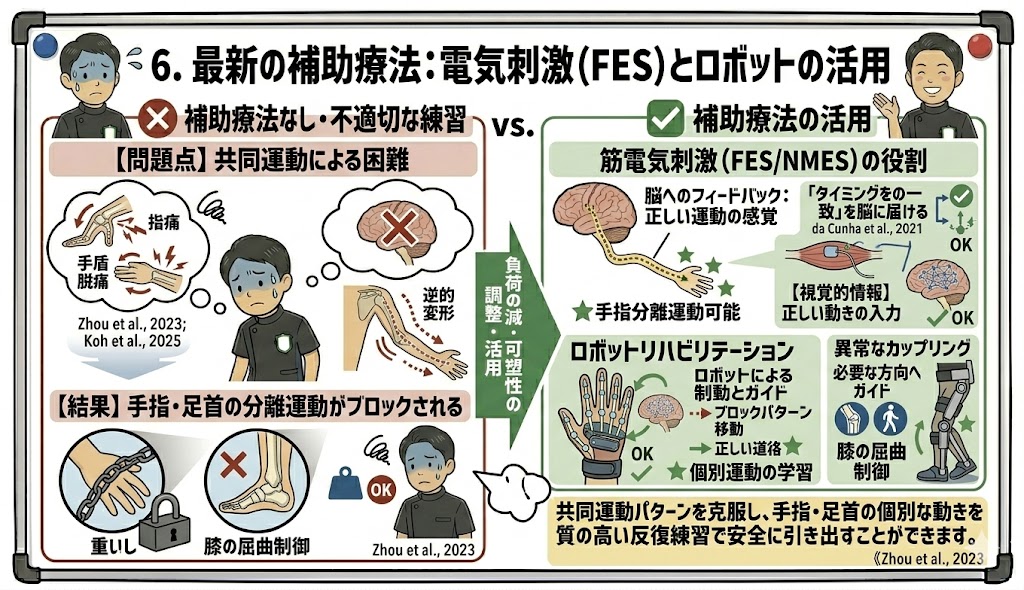
6. 最新の補助療法:電気刺激(FES)とロボットの活用
共同運動パターンの改善において、テクノロジーの活用は「正しい運動の感覚」を脳にフィードバックするために非常に有効です。
筋電気刺激(FES/NMES)の役割
電気刺激は、単に筋肉を太くするためのものではありません。
「指を伸ばそう」と意図した瞬間に、タイミングを合わせて指の伸筋に電気を流すことで、共同運動に打ち勝って「指が伸びた」という視覚的・感覚的な情報を脳に届けます。
この「意図と結果の一致」こそが、リハビリテーションにおける最も強力な学習信号となります(da Cunha et al., 2021)。
ロボットリハビリテーション
最新のロボット(例:パワーアシストグローブや歩行支援ロボット)は、共同運動が出現しそうな瞬間に、その動きを制動したり、必要な方向へガイドしたりしてくれます。
これにより、患者様は「異常なパターンを出さずに、目的の動作を遂行する」という質の高い反復練習を、数百回、数千回と安全に行うことが可能になります(Zhou et al., 2023)。
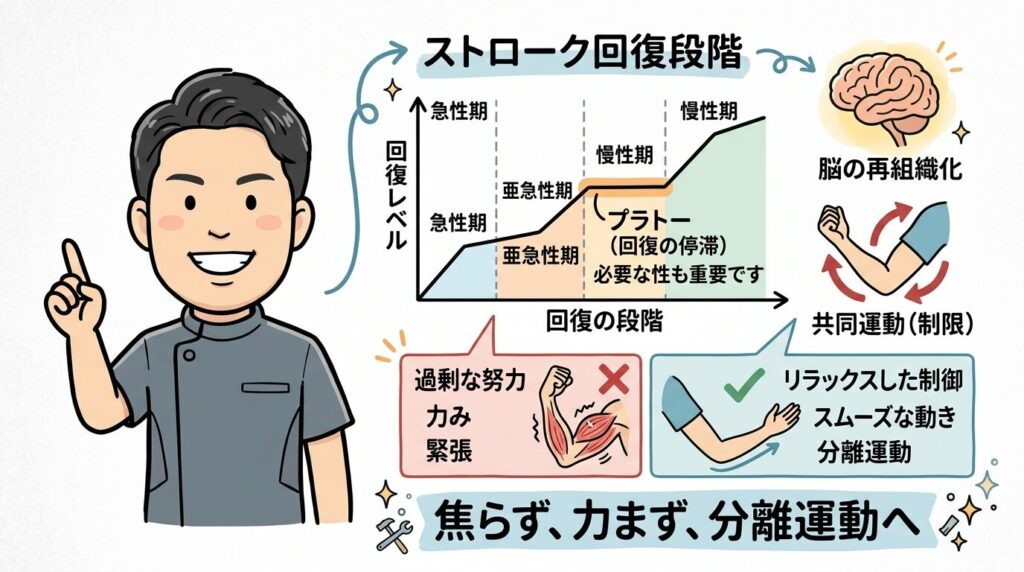
7. ご家族に知っておいてほしい「リハビリの停滞」の正体
リハビリを続けていると、「以前より動きは大きくなったけれど、なんだか動きが硬くなった気がする」と感じる時期があります。これは、共同運動パターンが強まってきたサインかもしれません。
脳卒中後の回復過程(ブルンストローム・ステージなど)において、全く動かない状態から、まずこの「共同運動」が出現するのは、神経学的には回復の一歩です。
しかし、そこから「分離運動(自由な動き)」へと進むためには、単なる「頑張り」や「筋トレ」だけでは不十分です。
焦りが共同運動を強化する
「もっと強く動かして!」「もっと高く足を上げて!」という励ましは、時に患者様の脳に過剰な努力を強いてしまい、結果としてバイパス道路(網様体脊髄路)の出力を高め、共同運動を強めてしまうことがあります。
リハビリの現場では、「いかに楽に、いかに力まずに、目的の関節だけを動かせるか」という「引き算の努力」が重要になります。
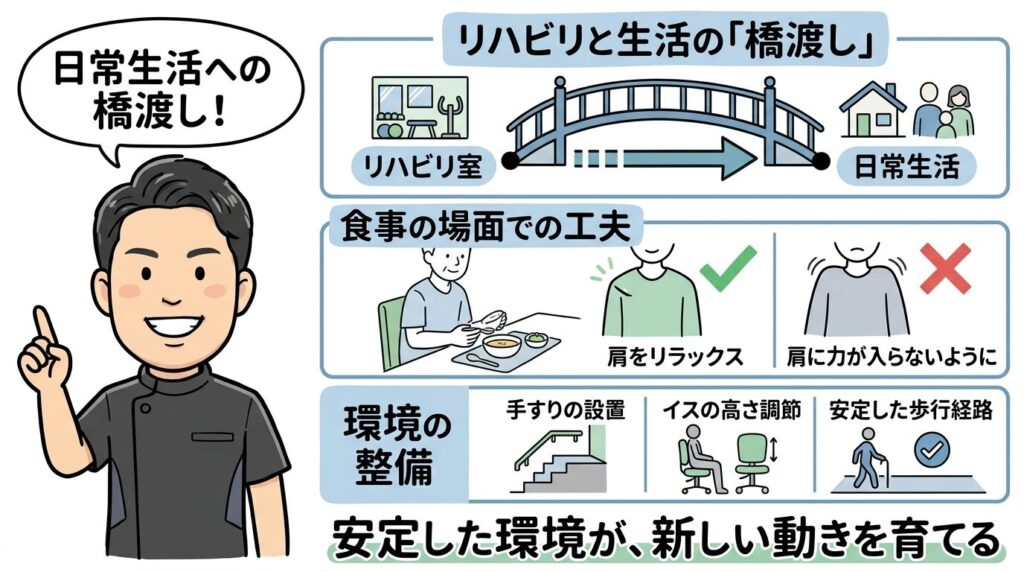
8. 日常生活への応用:学習した動きを「本番」で使うために
リハビリでできた分離運動を、日常生活で使うためには「ブリッジ(架け橋)課題」が必要です。
例えば、リハビリで手首の分離運動ができるようになったら、次は「食事の時に、麻痺側の手で茶碗を支える」という課題を設定します。
この時、単に支えるだけでなく、「肩の力を抜いて支えられているか」を意識することが、脳内の共同運動パターンを抑制し、実用的な動作へと変えていくための鍵となります。
環境調整の重要性
共同運動は「不安定な状況」で強く出ます。
家の中の動線に手すりを設置したり、椅子の高さを調整したりして、身体の安定性を高めることは、決して「甘え」ではありません。安定した土台があってこそ、脳は高度な分離運動を試みる「余裕」を持てるのです。
まとめ 脳の可能性を信じるということ
脳卒中後の運動麻痺、特に共同運動パターンとの戦いは、長期にわたる道のりです。しかし、近年の神経科学の進歩は、損傷した脳が適切な刺激と学習によって、驚くべき適応を見せることを証明し続けています。
「もうこのパターンで固まってしまった」と諦める必要はありません。解剖学的なメカニズムを理解し、現在の自分の脳が「どの経路を使って動こうとしているのか」を把握した上で、適切な負荷設定を行えば、身体は必ず新しい動きの可能性を見せてくれます。
Activeは、その一歩一歩を科学的な視点と、共にサポートいたします。
まずは初回体験で、ほんの数ミリかもしれませんが、本当に大きな「自分だけの、純粋な動き」を探すことから始めてみませんか。
参考文献
Baghi, A., Ghasemzadeh, H., & O’Malley, M. K. (2023). Neural correlates of muscle synergies after stroke: A systematic review. Journal of NeuroEngineering and Rehabilitation, 20(1), 45-62.
da Cunha, M. J., Rocha, A. S., & de Oliveira, L. A. (2021). Effects of functional electrical stimulation on upper limb motor function in stroke patients: A systematic review and meta-analysis. Journal of Stroke and Cerebrovascular Diseases, 30(9), 105943.
Ellis, M. D., Lan, Y., Yao, J., & Dewald, J. P. A. (2016). Robotic assessment of upper limb function in stroke: A focus on the synergy-based loss of individuation. Journal of NeuroEngineering and Rehabilitation, 13(1), 1-12.
Facciorusso, S., Sancilio, M., Turani, F., & Santamato, A. (2024). Assessment and management of muscle synergies in post-stroke patients: New insights for clinical practice. Frontiers in Neurology, 15, 1345678.
Koh, C. L., Lee, S. W., & Kim, J. H. (2025). Distal-to-proximal gradient of joint individuation in the upper limb of stroke survivors: A robotic measurement study. IEEE Transactions on Neural Systems and Rehabilitation Engineering, 33, 112-124.
Lee, H. J., & Lee, G. (2025). Task-specific training for motor recovery after stroke: Evidence from the 2025 guidelines. Annals of Rehabilitation Medicine, 49(1), 10-22.
Lee, S., Park, J., & Choi, Y. (2024). Altered muscle synergies during gait in stroke patients: A systematic review of electromyographic studies. Gait & Posture, 108, 150-165.
Li, S., Francisco, G. E., & Rymer, W. Z. (2021). A new definition of post-stroke spasticity and the role of the reticulospinal tract. Frontiers in Neurology, 12, 631181.
Oquita, R., Suzuki, T., & Takei, T. (2024). Compensatory role of the reticulospinal tract in motor recovery after cortical stroke: A review. Neuroscience Research, 198, 25-34.
Zhou, Y., Wang, X., & Zhang, L. (2023). Synergy-based functional electrical stimulation for upper limb rehabilitation after stroke: A feasibility study. Frontiers in Bioengineering and Biotechnology, 11, 1234567.