脳卒中は、突然の脳血管の障害によって発生し、運動機能、感覚、言語、認知などに多岐にわたる影響を及ぼす可能性があります。
これらの障害は患者の日常生活に大きな影響を与えるため、効果的なリハビリテーションが非常に重要です。
しかしリハビリテーションは、適切な検査・評価のもと適切なリハビリテーションを提供することができます。
経験によって評価をトップダウンで絞っていくことが可能となりますが、若手・新人時代にはボトムアップでまず考えていくことが重要です。
ボトムアップアプローチ
ボトムアップアプローチでは、患者のリハビリテーションプロセスを開始するにあたり、まず幅広い範囲の検査や評価を実施します。これには、筋力、関節可動域、感覚評価、運動協調性など、身体機能の基本的な側面が含まれます。多くの異なる検査を行うことで、患者の身体的状態を広範囲にわたって把握し、そのデータに基づいて適切なリハビリテーション方針を決定します。このアプローチでは、患者の具体的な障害や機能的制限を詳細に評価し、それに基づいて治療計画を立てます。
トップダウンアプローチ
トップダウンアプローチでは、患者の全体的な活動や参加の課題を先に評価し、その課題に影響を与える可能性のある機能的な問題を特定することから始めます。このアプローチでは、患者の日常生活での動作やタスクの実行能力を観察し、問題が見られる特定の動作に対して詳細な検査を行う項目を絞り込みます。たとえば、日常生活での移動や物の取り扱いに問題がある場合、それに関連する運動機能や感覚機能に焦点を当てた検査を選択します。この方法では、患者の生活の質の向上や社会参加の促進を目指し、実際の生活場面でのニーズに基づいた介入が計画されます。
このブログ記事では、脳卒中リハビリテーションにおける評価の重要性と、使用される主な評価の種類について解説していきます!
評価の重要性
脳卒中患者のリハビリテーションにおいては、個々の患者のニーズに応じた個別化された治療計画が欠かせません。
そのためには、現在の機能状態、可能性、および制限を正確に理解する必要があります。
ここで評価が重要な役割を果たします。評価を通じて、治療の目標を設定し、適切な介入を計画し、治療の進捗をモニタリングし、必要に応じて調整することが可能になります。
評価の種類
脳卒中リハビリテーションにおける評価は、大きく分けて以下のカテゴリーに分類されます。
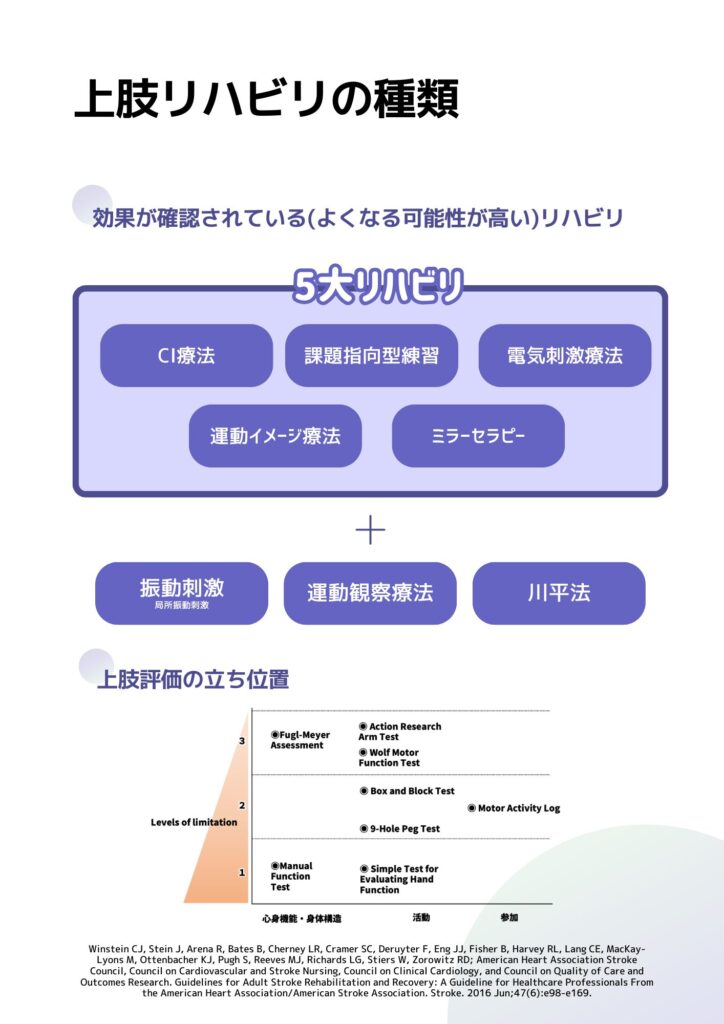
- 運動機能評価 運動機能の評価は、肢体の筋力、関節の可動域、運動の協調性など、患者の運動能力を評価することに焦点を当てます。代表的なツールには、Fugl-Meyer Assessment (FMA) やWolf Motor Function Test (WMFT) などがあります。
- 感覚機能評価 感覚機能の評価は、触覚、痛覚、位置覚など、患者の感覚能力を評価します。これには、単純な触覚テストから、より複雑な感覚統合テストまでが含まれます。
- 認知機能評価 認知機能の評価は、記憶、注意、実行機能など、患者の認知状態を評価することに焦点を当てます。ミニメンタルステート評価(MMSE)やモントリオール認知評価(MoCA)がよく用いられます。
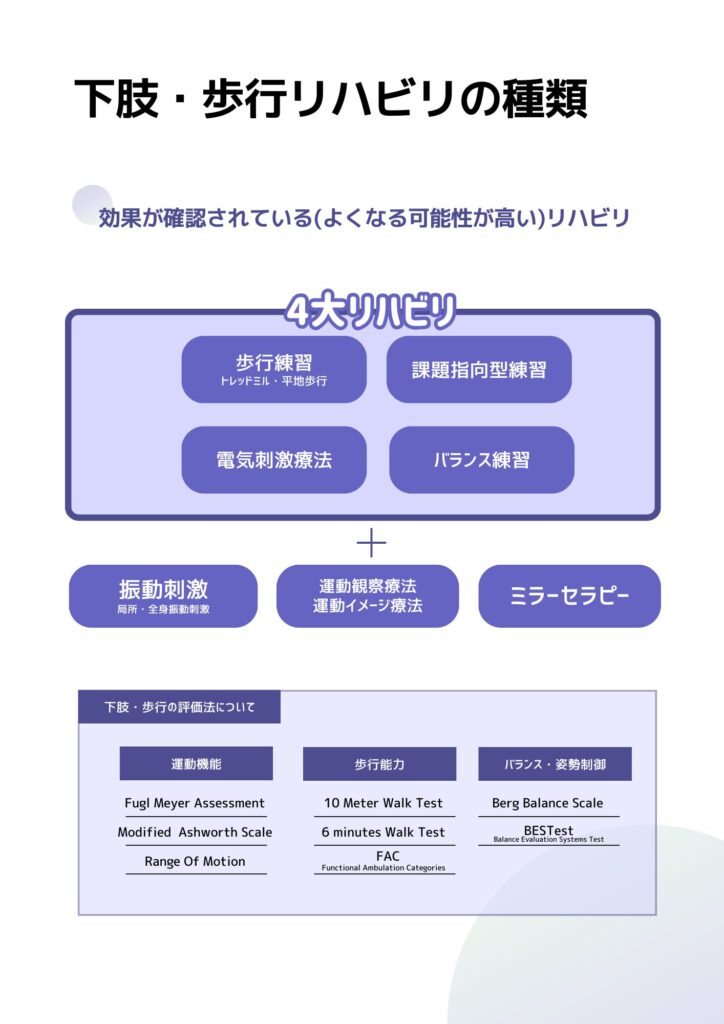
- バランスと歩行能力評価 バランスと歩行能力の評価は、患者の立位や歩行時の安定性を評価します。Berg Balance Scale (BBS) やTimed Up and Go Test (TUG)、10-Meter Walk Test (10MWT) などが代表的です。
- 生活活動能力(ADL)評価 日常生活活動の能力を評価することで、患者が日常生活を自立して送れるかどうかを評価します。機能的独立度測定(FIM)やバースル指数がこのカテゴリーに含まれます。
評価の種類の詳細
- Fugl-Meyer Assessment (FMA):
- 目的: 脳卒中患者の運動機能、バランス、感覚、関節機能、協調性を評価する。
- 内容: FMAは、上肢、下肢、体幹、平衡、感覚、関節の可動性、痛みなどを含む総合的な評価です。特に運動機能に関しては、筋力、関節の可動範囲、協調運動を評価します。
- Berg Balance Scale (BBS):
- 目的: 主に高齢者や脳卒中患者のバランス能力を評価する。
- 内容: BBSは14項目からなり、立ち上がり、立位、転向、片足立ちなど、日常生活で必要とされるバランスを要する動作を評価します。各項目は0から4のスケールで評価され、最高得点は56点です。
- Stroke Impact Scale (SIS):
- 目的: 脳卒中の影響を多面的に評価し、患者の生活の質を把握する。
- 内容: SISは8つの領域(力、手の機能、ADL/IADL、移動、コミュニケーション、情緒、記憶と思考、参加と役割)を評価します。患者や介護者が自己報告する形式で、脳卒中による影響の程度を測定します。
- Modified Rankin Scale (mRS):
- 目的: 脳卒中後の障害レベルを評価する。
- 内容: mRSは障害の程度を0(無症状)から6(死亡)のスケールで評価します。主に臨床試験でアウトカム測定として使用されますが、リハビリテーションの進捗をモニタリングするためにも利用されます。
- Timed Up and Go Test (TUG):
- 目的: 動作の速さとバランスを評価し、転倒リスクを予測する。
- 内容: 患者に椅子から立ち上がって3メートル歩き、折り返して椅子に座るまでの時間を計測します。通常、12秒未満であれば正常、14秒以上で転倒リスクが高いとされます。
- Nine Hole Peg Test (9HPT):
- 目的: 上肢の細かな運動機能と手の器用さを評価する。
- 内容: 患者に9つのペグを穴に一つずつ挿入し、その後取り出す作業を行わせ、所要時間を計測します。このテストは特に、上肢の機能回復を評価する際に有用です。
- Action Research Arm Test (ARAT):
- 目的: 上肢と手の機能を評価する。
- 内容: ARATは19のタスクを含み、患者の把握、グリップ、ピンチ、手指の動きなど、上肢の様々な動きを評価します。各タスクは、実行できない(0点)から完全に実行できる(3点)までのスケールで評価されます。主に脳卒中患者の上肢の回復を評価するために使用されます。
- Wolf Motor Function Test (WMFT):
- 目的: 上肢の運動能力と速度を評価する。
- 内容: WMFTは、タイムドタスクと機能的タスクの2部分から構成されており、上肢の機能と速度を測定します。タスクには、物を持ち上げる、物を置く、物を回転させるなどが含まれます。各タスクの実行にかかる時間と、その質を評価します。
- Stroke Impairment Assessment Set (SIAS):
- 目的: 脳卒中後の障害を評価するためのセット。
- 内容: SIASは、運動機能(上肢・下肢)、感覚機能、バランス、言語・嚥下機能など、脳卒中患者のさまざまな障害を総合的に評価するツールです。特に運動機能評価には、手の機能や下肢の機能などが含まれます。
- 10-Meter Walk Test (10MWT):
- 目的: 歩行速度を測定することにより、患者の歩行能力を評価する。
- 内容: 患者に10メートルの距離を通常の歩行速度と最大速度で歩いてもらい、所要時間を計測します。このテストは、歩行速度の変化を測定し、脳卒中患者の運動機能回復を追跡するために使用されます。
- 6-Minute Walk Test (6MWT):
- 目的: 患者の持久力と歩行距離を評価する。
- 内容: 患者に6分間でできるだけ遠くまで歩いてもらい、歩行距離を測定します。このテストは、脳卒中患者の心肺耐久力と機能的歩行能力を評価するために使用され、リハビリテーションの効果を示す指標となります。
- Balance Evaluation Systems Test (BESTest):
- 目的: バランス障害の原因を特定し、バランス能力を詳細に評価する。
- 内容: BESTestは、患者のバランス能力を6つの異なる部分(生体力学的制約、安定性限界、移動、反応と予測、感覚統合、安定性に対する認知的影響)で評価します。この詳細なアプローチにより、バランス障害の特定の原因を特定し、それに基づいたターゲットとしたリハビリテーション戦略を立てることができます。
これらをカテゴリーに分けて以下の表にまとめてみました。
脳卒中リハビリテーション評価ツールを運動機能、運動パフォーマンス、総合評価、バランス、歩行能力のカテゴリーに分けて、より詳細な情報を含めて整理しました。この分類は、リハビリテーションの目的に応じて最適な評価ツールを選択するのに役立ちます。
| カテゴリー | 評価ツール | 目的 | 内容・特徴 |
|---|---|---|---|
| 運動機能 | Fugl-Meyer Assessment (FMA) | 運動機能、バランス、感覚、関節機能、協調性の評価 | 各関節の運動範囲、筋力、感覚、バランス、協調性を総合的に評価。運動障害の程度を定量化。 |
| 運動機能 | Action Research Arm Test (ARAT) | 上肢と手の機能の評価 | 把握、グリップ、ピンチ、手指の動きを含む19のタスクで上肢の機能を評価。 |
| 運動機能 | Wolf Motor Function Test (WMFT) | 上肢の運動能力と速度の評価 | タイムドタスクと機能的タスクで上肢の機能と速度を測定。運動パフォーマンスの改善を追跡。 |
| 運動機能 | Nine Hole Peg Test (9HPT) | 上肢の細かな運動機能と手の器用さの評価 | ペグを穴に挿入・取り出す作業で上肢の細かな運動機能と速さを評価。 |
| 運動パフォーマンス | Timed Up and Go Test (TUG) | 動作の速さとバランスの評価 | 立ち上がり、一定距離を歩いて戻る動作の所要時間を計測して、動作速度とバランスを評価。 |
| 総合評価 | Stroke Impact Scale (SIS) | 脳卒中の影響の多面的評価 | 力、手の機能、ADL/IADL、移動、コミュニケーション、情緒、記憶と思考、参加と役割などを自己報告式で評価。 |
| 総合評価 | Modified Rankin Scale (mRS) | 脳卒中後の障害レベルの評価 | 障害の程度を0(無症状)から6(死亡)のスケールで評価。全体的な障害レベルを示す。 |
| バランス | Berg Balance Scale (BBS) | バランス能力の評価 | 14項目のバランステストで日常生活でのバランス能力を評価。 |
| バランス | Balance Evaluation Systems Test (BESTest) | バランス障害の原因の特定とバランス能力の評価 | バランス能力を6つの異なる部分で詳細に評価し、バランス障害の原因を特定。 |
| 歩行能力 | 10-Meter Walk Test (10MWT) | 歩行速度の評価 | 10メートル歩行の所要時間を計測して歩行速度を評価。歩行能力の基本的な指標。 |
| 歩行能力 | 6-Minute Walk Test (6MWT) | 持久力と歩行距離の評価 | 6分間での最大歩行距離を測定して、心肺耐久力と機能的歩行能力を評価。 |
この表により、脳卒中リハビリテーションにおける様々な評価ツールの目的と内容の違いを明確に理解することができます。適切な評価ツールの選択は、個々の患者のニーズに応じたリハビリテーション計画の策定と進捗のモニタリングに不可欠です。
これらの評価を行うことで、どんなリハビリが必要でどんなリハビリを行うべきなのか?といったリハビリ計画につながるのです。
まとめ
今回は、脳卒中後に必要な評価のリストアップをして、それぞれがどんな役割を持っているのか?ついてまとめていきました。
臨床での悩みの多くは評価をし忘れていた、評価を見落としていた、ということから繋がっていく全体像の把握の困難さです。
今回の内容が皆様の臨床に一助になれていましたら嬉しいです。
最後までありがとうございました。